Pour qui ?
La chirurgie s’adresse aux personnes présentant une obésité majeure retentissant sur la santé. L’intervention chirurgicale n’est envisagée que chez les personnes dont l’indice de masse corporelle (IMC) ≥ 40 kg/m2. L’indication est parfois envisagée chez des personnes dont l’IMC est compris entre 35 et 40 kg/m2.
La décision d’intervention doit être mûrement réfléchie et discutée avec votre médecin. Dans notre centre les indications sont analysées par une équipe réunissant le médecins, diététicien, psychologue, chirurgien et anesthésiste (conformément aux « Recommandations pour le diagnostic, la prévention et le traitement de l’obésité »).
Quelle intervention ?
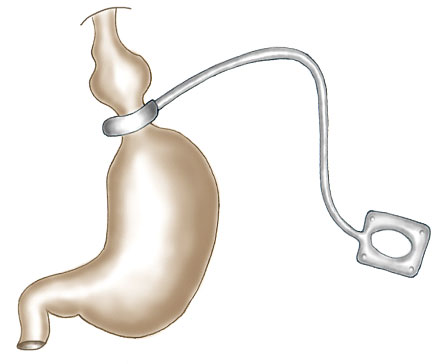
La gastroplastie consiste à réduire le volume de l’estomac à l’aide d’un anneau dont le diamètre peut être ajusté par injection de liquide dans un boîtier situé sous la peau et relié à l’anneau par une fine tubulure. Ainsi, le volume de l’estomac au-dessus de l’anneau est réduit à un volume d’environ 15 à 30 cc.
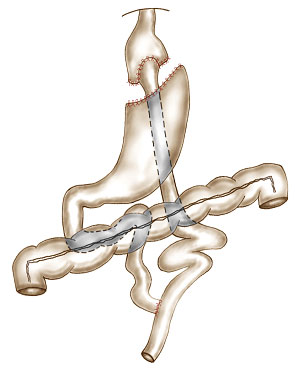
Le « by pass » consiste en un " court-circuit " digestif reliant le haut de l'estomac à l'intestin grêle. Dans ces conditions, les aliments passent directement du haut de l'estomac à l'intestin. Il en résulte une diminution de la faim, une augmentation de la satiété et un certain degré de malabsorption des aliments.
Mettre les schémas du by pass (dans le fichier power point chir.ppt)
La majorité des interventions se font par coeliochirurgie. Mais dans certains cas, le chirurgien est contraint avant l’intervention ou au cours de celle-ci de passer à une chirurgie conventionnelle. Le choix revient conjointement au patient et à l’équipe médico-chirurgicale.
Comment préparer l’intervention ?
L’intervention chirurgicale n’est pas envisagée avant que le traitement médical des complications de l’obésité ait été réglé. L’équipe médicale vous informera personnellement sur les avantages, les inconvénients et les risques (y compris vitaux) de l’intervention. Nous vous demanderons de rencontrer des personnes qui ont déjà été opérées au cours des réunions de patients organisées dans le service tous les 2 mois de 18h à 20h.
Avant de décider d’une intervention, un suivi régulier est mis en place dans le service. Il est en effet indispensable d’assurer les conditions optimales de décision et de réalisation de la chirurgie. Un bilan psychologique est réalisé par une psychologue. Le dossier de chaque patient est alors discuté lors d'une réunion associant les médecins, psychologues, diététiciens, chirurgien et anesthésiste. Généralement c’est au terme d’un suivi préalable de plusieurs mois que l’intervention est réalisée. Un bilan pré-opératoire prépare définitivement l’intervention.
Quels résultats ?
Les pertes de poids sont en moyenne de 30% après court-circuit gastrique, 20 % après gastroplastie avec anneau. Attention ce sont des pourcentages moyens de perte de poids : certains patients peuvent perdre plus de poids et d’autres moins. Une certaine reprise de poids peut survenir après quelques années.
La qualité de vie est généralement améliorée. L’effet bénéfique sur le diabète, l’hypertension, le syndrome d’apnée du sommeil est souvent très net, mais des complications sont possibles.
Pour les gastroplasties, les principaux inconvénients sont : l’intolérance aux aliments solides et les vomissements et également les complications au niveau de l’estomac et de l’œsophage. En cas de douleur, vomissements, troubles digestifs importants, il importe de consulter sans délais. Dans certains cas, une mauvaise tolérance de l’anneau peut conduire à l’enlever.
Les courts-circuits gastriques peuvent entraîner principalement des diarrhées et un « dumping syndrome » (malaise lors de l’absorption trop rapide d’aliments). Les carences en fer, calcium et en vitamines sont fréquentes avec les deux types d’intervention mais plus fréquemment avec le by-pass.
Quel suivi ?
Un suivi après la chirurgie est systématique, par votre médecin, mais aussi par différents bilans. Un bilan est prévu 3, 6 et 12 mois après l'intervention puis chaque année pour faire le point sur le plan médical, nutritionnel, diététique entre autres.
Après l’intervention ?
Vos habitudes alimentaires seront profondément transformées. Vous serez obligé (e) de manger en petites quantités, très lentement, de mastiquer longuement. Il ne vous sera plus possible de faire de gros repas. Il sera indispensable de respecter un équilibre alimentaire pour éviter des carences nutritionnelles et pour favoriser la perte de poids.
Le suivi médical est impératif, non seulement dans les mois qui suivent l’intervention, mais également au moins une fois par an dans les années qui suivent. Si vous n’êtes pas prêt (e) à un suivi régulier nous vous déconseillons de subir cette chirurgie.
Une grossesse ?
Il est recommandé d’éviter de débuter une grossesse dans les mois qui suivent une intervention. Avant une grossesse programmée il faut corriger parfaitement les carences en vitamines. Pendant la grossesse, les suppléments en fer, en folates, en vitamines B12 et D doivent être systématiques.
|

